A nőgyógyászati rákszűrések mielőbbi megreformálására van szükség!
Harminc százalék álnegatív lelet, elavult rendszer, nem minősített laborok, alacsony részvételi arány a szervezett szűréseken, HPV elleni oltás-ellenesség. Címszavakban így lehetne jellemezni a hazai méhnyakszűrési helyzetet. Prof. Dr. Ács Nándorral, a Semmelweis Egyetem Szülészeti és Nőgyógyászati Klinika megbízott igazgatójával, a FEMMED Intézet orvosigazgatójával beszélgettünk a rákszűrések fontosságáról és pontosságáról.
 |
Interjút készítette: Matics Kata | Intima.hu ügyvezető | és Kun J. Viktória | újságíró | |
|
Magyarországon a rosszindulatú daganatos betegségek miatti halálozás még mindig magas
2012-ben hazánkban 1069 új méhnyakrákos esetet diagnosztizáltak és 426-an haltak meg ebben a betegségben. Az esetek döntő része megelőzhető lett volna, aminek kulcsa a korai felismerés és az időben megkezdett kezelés, eszköze pedig a népegészségügyi lakosságszűrés. Magyarországon a méhnyakrák és az emlőrák megelőzése céljából 2003 óta, vagyis 15 éve szervezett szűrővizsgálatot végeznek. A 45-65 év közötti nőket emlőszűrésre kétévenként, a 25-65 év közötti a méhnyak szűrésre háromévenként hívják be az érintetteket, sokszor hiába: sajnos túl sokan vannak, akik nem mennek el.
A szervezett szűrések fókuszában álló daganattípusok magyar és európai halálozási arányainak időbeli alakulása:
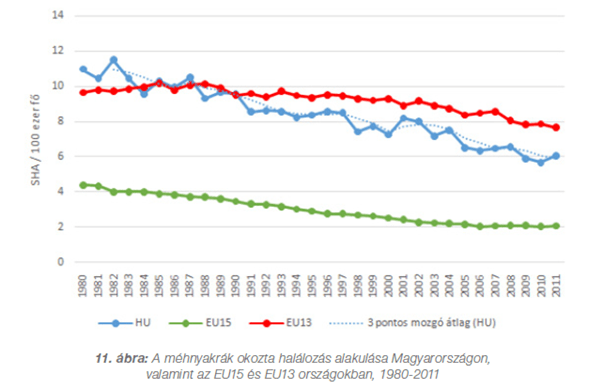
A méhnyakrák okozta magyar halálozások aránya 1980 óta egyenletesen csökken, 2011-ben viszont még így is a magyar érték az EU15 értékének háromszorosa volt.
A fals negatív rákszűrések okozta megbetegedések száma kiugróan magas!
A világon egyre több országban vezetik be a HPV alapú szűrést, a hazai méhnyakszűrési protokoll azonban jelenleg még a nagyobb hibaszázalékkal „dolgozó” citológia alapon működik. Az elmúlt évek szakirodalmi adatai azt mutatják, hogy a méhnyakrák az esetek 24-32 százalékában olyan nőknél alakul ki, akiknek citológiai szűrése negatív volt, vagyis egészségtudatosan, figyelve magára elment a vizsgálatra, egészségesnek diagnosztizálták, miközben már nem volt az. Nyugodtan hátradőlt a székében és azt gondolta, egy évig biztonságban lehet és aztán váratlanul, akár már későn is fedezték fel a bajt. A rendszeres citológiai vizsgálat érzékenysége nem száz százalékos, több apró hibalehetőséget is tartalmaz, így nem jelent teljes védelmet a megbetegedéssel szemben. Azok döntő többségét a humán papillóma vírussal (HPV) való tartós fertőzöttség okozza, de magát a HPV vírust a citológiai vizsgálat nem mutatja ki. Ez az alapvető oka, amiért ma már a nőgyógyász szakma a HPV kimutatásán alapuló szűrővizsgálat bevezetését szeretné lehetővé tenni.
A HPV alapú szűrés nemcsak a jövő, de a legtöbb helyen már a jelen.

„A citológiai alapú vizsgálatok hibaszázaléka még a legjobb centrumokban is 30 százalék lehet, vagyis ilyen arányban adnak álnegatív diagnózist. Egyszerűen ennyit tud ez a módszer. A citológiai vizsgálat nem mutatja ki a HPV vírust, csak a fertőzöttségre utaló sejtelváltozásokból lehet következtetni annak meglétére. Feltéve, hogy ezek a jelek már megjelentek, és a megfelelő helyről vették a kenetet, és a megfelelő, minősített laborban vizsgálják a kapott eredményeket" - kezdte Prof. Dr. Ács Nándor.
A HPV-alapú szűrés 60-70 százalékkal nagyobb védelmet nyújt az invazív méhnyakrák ellen, mint a ma hivatalosan alkalmazott citológia alapon működő vizsgálat. A különböző, nagyszámú részvétellel végzett vizsgálatok adatai abszolút a HPV-alapú szűrést támogatják már 30 éves kortól, és ezt a szűrést legalább ötévente meg kell ismételni. Mindez nem jelenti azt, hogy e mellett ne menjünk évente nőgyógyászhoz, a HPV szűrése ugyanis csak egy része a prevenciónak.1
Papírfecnik, P-besorolású méhnyakrák leletek elfogadhatatlanok!
„De nem csak ez a probléma merül fel a citológiai alapú rákszűrés mögött. Még nem mindenhol megoldott az akkreditált citológiai labor, és ezek mellett sok helyen teljesen szabálytalan leleteket adnak ki: még mindig él a 15 éve meghaladott, elavult, P-besorolás szerinti értékelés, amely értelmezhetetlen és felesleges tévútra tereli a hölgyeket, pedig már régóta a Bethesda-rendszer az elfogadható. Ez egyszerűen kimondja, ha negatív az eredmény és minden más esetben további vizsgálatokra van szükség” — mondja a professzor.
„Ez csak az egyik probléma. A másik, hogy a hivatalos, ugyan citológiai alapú szűrésekre is az érintettek töredéke megy el, pedig a hibalehetőség mellett még így is a hetven százaléka a betegeknek korai stádiumban kiszűrhető lenne. Sokkal nagyobb részvétellel jelentősen lehetne csökkenteni a méhnyakrák okozta halálesetek számát." - hívja fel a figyelmünket a Dr. Ács Nándor.
Ezt kell tudnod a jelenleg elfogadott nőgyógyászati leletekről!Régebben a Papanicolau-féle beosztást (P1, P2, P3, stb.) használták az orvosok, és általában mi is ez alapján jegyeztük meg leletünket. Viszont - és ezt nem mindenki tudja - már több, mint 15 éve a Bethesda-rendszert alkalmazzák, amely számunkra talán bonyolultabbnak tűnik, de az alábbiak szerint könnyedén értelmezhető: A lelet eredménye lehet: I. Negatív - II. Egyéb elváltozás - III. KórosI. Negatív: kontroll egy év múlva javasolt, igazolt HPV esetén fél év múlva. A lelet mellé nem küldünk magyarázó szöveget. II. Egyéb elváltozás: nem kóros lelet, azonban enyhe jelek gyulladásra, azt követő regenerációs folyamatokra, esetleg hormonhiányra utalnak. Kontroll egy év múlva javasolt, de igazolt HPV esetén fél év múlva. A gyulladás sok esetben kezelést sem igényel, de panaszok vagy terhesség esetén terápia indokolt. Ha szükséges, erről külön értesítjük pácienseinket. III. Kóros lelet: a sejtek többnyire még csak rákmegelőző állapotban vannak, de ilyen jelölés alatt találhatók az igazoltan daganatos sejtek is. Mindenképpen konzultáció, kezelés és kontroll javasolt. Legtöbbször HPV szűrés is indokolt, hogy a rákszűrés eredményét alátámassza. Igazoltan kóros sejtek okaként legtöbbször a HPV is igazolható. Az esetek többségében érdemes néhány hónapot várni, hogy az immunrendszer regenerálja a sejteket és így a műtét sokszor elkerülhető. Ha bizonyosan súlyosbodó rákmegelőző állapotot vagy daganatos sejteket mutatnak ki, mielőbb műtét szükséges. Bővebben a nőgyógyászati leletek értelmezéséről itt tudsz olvasni>> |
A HPV alapú szűrés fontossága
„Régóta dolgozunk azon, hogy változzon a helyzet. A HPV alapú szűrés ugyanis nemcsak sokkal pontosabb, de negatív lelet esetén öt évre biztonságban is lehetünk. Ezzel nem azt mondjuk, hogy nem szükséges az évenkénti nőgyógyászati szűrés, csak negatív lelet esetén méhnyakszűrésre nem lenne szükség öt évig. Amennyiben egyéb elváltozás vagy kóros lelet eredményt kapunk, akkor sem kell megismételni a szűrést, mivel a HPV alapú kenet folyadékba kerül, amelyben HPV pozitivitás esetén további citológiai vizsgálatokon megy át. A HPV alapú méhnyakszűrés harmadik nagy előnye, hogy nem olyan fontos, honnan vesszük le a kenetet, így a hibalehetőség is sokkal kisebb a citológiai vizsgálathoz képest” — hangsúlyozza Prof. Dr. Ács Nándor.
|
Hogy ne veszítsünk el egyetlen édesanyát, gyermeket, feleséget, barátot sem, HPV elleni védőoltás beadása és HPV alapú méhnyakszűréseken való részvétel! |
A szervezett szűréseken való részvétel, a HPV alapú szűrés és HPV oltás a méhnyakrák megelőzésének alapja, és mindenkinek élnie is kellene velük!
„Az onkológiában a méhnyakrák lassú eltűnése lesz a jövő legnagyobb eredménye. A humán papillomavírus (HPV) daganatot okozó típusai ellen ma már hatékony vakcina áll rendelkezésre. Az oltást alkalmazva a betegség 10-15 év alatt teljesen el fog tűnni, de ehhez nagyon fontos eloszlatni azt a tévhitet, hogy a HPV elleni védőoltás csak a fiataloknak hasznos. Akár egy 45 éves nőnek is érdemes beoltatnia magát.” - tette még hozzá Ács Nándor..
Intima.hu ajánlás: Évente járj el nőgyógyászati szűrésre!
A komplex nőgyógyászati szűrés része legyen:
- tapintásos vizsgálat (kismedence, méh, petefészkek),
- méhszáj mikroszkópos vizsgálata (hüvelyfal és méhszáj külső felszínének kolposzkópos vizsgálata),
- HPV alapú méhnyakszűrés, amelyet min. 5 évente kérj nőgyógyászodtól,
- kismedence ultrahang vizsgálata,
- emlők tapintásos vizsgálata, amely azonban NEM helyettesítheti az évenkénti komplex emlőszűrést (Ultrahang és mammográfia).
Forrás:
1 Sciencedirect.com - The Lancet - 2014. február: Efficacy of HPV-based screening for prevention of invasive cervical cancer
2 Sciencedirect.com - The Lancet - 2015. december: European guidelines for quality assurance
Szakmai lektorálás: Prof. Dr. Ács Nándor szülész-nőgyógyász, a Semmelweis Egyetem Szülészeti és Nőgyógyászati Klinika megbízott igazgatója
Ajánlott orvosok
Bejelentkezés hozzászóláshoz
- Nincsenek hozzászólások







Hozzászólások