Napjainkban sokat hallani a HPV-ről. Összegyűjtöttük a lehető legtöbb információt, amit a Human Papilloma Virusról tudni lehet és szükséges!
A humán papillómavírus (HPV) voltaképpen nem egyetlen kórokozó, hanem vírusok egész családja, amelyek csak a hámsejtek magjában képesek szaporodni. Eddig több mint 130 ismert típusát azonosították, melyeket számokkal jelöltek meg attól függően, mikor azonosították az adott típust. Mindegyikre jellemző, hogy hámszövettel borított szerveket támadnak meg, és kizárólag csak emberekben okoznak fertőzést.

Daganatot okozó képesség alapján három HPV csoportot különböztetünk meg:
- HR - magas rizikójú (nagy valószínűséggel rákot okoz): 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68
- NA - nem azonosított, vagy átmeneti kockázatú: 2a, 3, 7, 13, 26, 27, 28, 29, 30, 34, 40, 51, 53, 54, 61, 62, 69, 71, 72, 73, 77, 82, 83, 84, 86, 87, 89, 90, 91
- LR - alacsony kockázatú (nem okoz rákot): 6, 11, 42, 43, 44, 55
*A humán papillómavírus 6-os és 11-es típusa a genitális szemölcsök mintegy 90%-áért felelős.
** A humán papillómavírus 16-os és 18-as típusa a méhnyakrák és a CIN 2/3-esetek több mint 70%-áért felelős.
A HPV törzsek egyik csoportja szerencsére csak jóindulatú hámelváltozást okoz, ami könnyen eltávolítható. A papillómavírusok másik csoportja ugyan „rák-előtti" állapotot és rosszindulatú daganatot idéz elő, azonban nem egyforma erősséggel, és sokszor akár évtizedekig tartó lappangási idő után (mert egyéb külső tényezők is szükségesek a daganat kialakulásához.)
Hol találkozhatunk HPV-vel?
Körül-belül 30 típus a nemi szervek tájékán, a genitális traktusban fordul elő, és ez a ma ismert leggyakoribb szexuális úton fertőző csoport.
A szájnyálkahártya fertőzése legtöbbször orális szex útján következik be, de szüléskor a fertőzött anyáról is ráterjedhet az újszülött szájnyálkahártyájára. Bizonyos típusai a kéz és a láb szemölcsös megbetegedését okozzák. A bőrön jelentkező elváltozások rendszerint csekély jelentőségűek, a vírusfertőzés nyomán kialakuló szemölcsök könnyen eltávolíthatók, azonban a nyálkahártyákba hatoló kórokozók már - különböző eséllyel, de - rosszindulatú daganatos megbetegedéseket is előidézhetnek.
A HPV-fertőzések 90%-a immunválaszunk segítségével 2 év alatt meggyógyul. A fertőzöttek 5-10%-ánál tartós fertőzés alakul ki, amelynek következtében jönnek létre páldául a nemi szervek és azok környékén lévő szemölcsök, amelyek azon túl, hogy nagyon kellemetlen, időnként fájdalmas elváltozások, még lelkileg is rendkívül megterhelik az egyént. Ilyen a méhnyak hámsejtjeinek abnormális növekedése, de még nem rosszindulatú elváltozása is.
A tartós fertőzés, több év alatt, rosszindulatú daganatok kialakulásához vezethet.
A HPV fertőződésről
A HPV kontaktusok útján terjed, leginkább szexuális úton, ráadásul a szex minden formájával. Az óvszer ugyan csökkentheti a kockázatot, de nem ad teljes védelmet és biztonságot, mivel a vírus bármilyen fertőzött bőrfelületről átkerülhet a partner bőrére!
A terjedés, a diagnosztika és a terápia szempontjából is fontos kiemelni, hogy a HPV-vírussal fertőzött férfiak egy részénél nem okoz látható tüneteket a nemi szerven, és nem alakít ki betegséget. A nőknél ugyanis - szövettani okok miatt - a vírus sokkal könnyebben hatol be a méhnyak felszínét borító hámszövet legalsó sejtrétegébe, ami szükséges számára ahhoz, hogy hosszú távon is életben maradjon és szaporodjon. Nagyon fontos tudni azonban, hogy fennáll a férfiaktól visszafertőzés veszélye, azaz egy vírushordozó férfi újra megfertőzheti a betegségéből kigyógyult partnerét - akár hüvelyi, akár orális szexről van szó.
A statisztikák szerint a HPV-vel való megfertőződés esélyét növelik:
- a szexuális élet megkezdése 18 éves kor előtt
- a promiszkuitás, más STI fertőzések stimuláló hatása (HIV, syphilis, herpes, chlamydia.)
- összefüggés mutatkozik a szexuális szokásokkal is.
A fentiek mellett kisebb számban, de szintén nagy fontosságú fertőződési lehetőség, hogy a fertőzött anya átadhatja a vírust a gyermekének a szülés folyamán. Gyermekekben emellett az is előfordul - bár nem túl gyakran -, hogy az egyébként közönséges szemölcsöt okozó 1-es vagy 2-es típus idéz elő szeméremtesti szemölcsöt önfertőződés révén.
Ezenkívül a fertőzés - statisztikai számítások szerint - terjedhet valamilyen eddig ismeretlen úton, például feltételezések vannak a bőr hámlása által, például törülközővel, egyéb textíliával vagy vizsgálati műszerekkel közvetített átvitelről, és valószínűleg terjed autoinfekcióval is.
A daganatkeltésben pedig nagy szerepük van a különböző együttható faktoroknak is, így például a dohányzásnak, hormonkészítményeknek, társfertőzéseknek, erős napsugárzásnak, legyengült immunállapotnak, stb.
A HPV felismerése
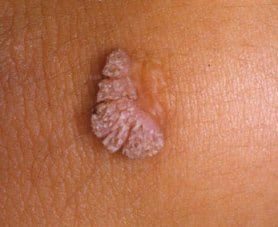 A felismerése
A felismerése okozza a legnagyobb gondot a HPV esetében, hogy sokszor tünetmentes a páciens, így nem is tudja, hogy fertőzött. A tünetek - ha jelentkeznek, legtöbbször a szeméremtest környékén kialakuló puha, rózsaszínű szemölcs, ami a bőrből ki is emelkedhet, de lehet egyenletes felszínű, lehet kisebb és nagyobb is. A diagnózist tovább erősíti, ha az elváltozásra ecetsavat cseppentve az elfehéredik. A legtöbb esetben azonban a diagnózis nem ilyen egyszerű, a fertőzött személyek döntő többsége egyáltalán nem is tudja, hogy kórokozót hordoz a szervezetében. A humán papillómavírus többnyire rejtve él a bőrben vagy a nyálkahártyában, ami azonban nem jelenti azt, hogy jelenlétét ne lehetne igazolni.
A méhnyakrák szűrése
A nők esetében a fertőzés első jeleit általában egy méhnyakrák szűrővizsgálat mutatja ki. Ez egy egyszerű, szinte fájdalommentes vizsgálat, amely azt hivatott megállapítani, hogy a méhnyak szövetében nem alakult-e ki olyan elváltozás, amely később esetleg rákos daganatot okozhat. Ennek során a nőgyógyász egyrészt egy speciálisan erre a célra készült eszközzel sejteket sodor le a méhnyak felszínéről és azokat tárgylemezre fixálva citológushoz küldi mikroszkópos vizsgálatra. Másrészről ehhez Magyarországon a méhnyaknak egy speciális nagyítóval - a colposcop-pal - történő kivizsgálása is hozzátartozik.
Terápia HPV kimutatása esetén
A HPV ellen direkt vírusölő szer jelenleg nincs készítmény, de az immunrendszeren keresztül a HPV-vel fertőzött sejteket el lehet pusztítani, így a vírusfertőzéstől meg lehet szabadulni.
A kezelés célja tehát nem csupán a fertőzés okozta elváltozások eltüntetése, amire számos módszer használatos, függően az anatómiai elhelyezkedéstől, az elváltozások méretétől, a hatékonyságtól és a mellékhatások kockázatától, hanem egyben az immunrendszer megerősítése.
Kezeléssel kapcsolatban kérdezze meg kezelőorvosát, gyógyszerészét.
HPV esetén ne bízzunk az öngyógyulásban!
Szerencsére a legtöbb fertőzés esetében igaz, hogy a szervezet képes velük felvenni a harcot, így a HPV-fertőzések 90%-a is két éven belül nyom nélkül elmúlik. A maradék 10%-ban fennáll a folyamatos fertőzöttség, ami a magas rizikófaktorú vírustörzsek esetében komoly veszély forrása. Éppen ezért ne vegyük félvállról, mondván, úgyis meggyógyul, vagy úgysem lehet ellene tenni. A rendszeres szűrővizsgálatok is óriási jelentőséggel bírnak a komolyabb kóros állapotok kialakulásának megelőzésében.
Ha a citológiai vizsgálatot követően elvégzett HPV vírustipizálás szerint a rákkeletkezés szempontjából alacsony kockázatú vírusfertőzésről van szó, és nincs látható nyálkahártya elváltozás, elég a rendszeres citológiai vizsgálat.
Ha a nőgyógyászati vizsgálat során kóros elváltozást találtak, és kiváltképp, ha emellett valamely magas kockázatú HPV fertőzést is igazoltak, de rosszindulatú daganat még nem alakult ki, a kóros területet egy kissebb műtéttel - konizációval (azaz ékkimetszéssel a méhnyakból) - el lehet távolítani. Ez a műtét javasolt akkor is, ha már súlyosabb, rákot megelőző állapot áll fenn. Ez nem befolyásolja a későbbi fogamzó képességet. Műtét után általában már nem marad kimutatható HPV fertőzés, néha azonban még visszamaradhatnak rejtett vírusok. Ezért, valamint az újrafertőzés veszélye miatt érdemes továbbra is rendszeres citológiai szűrővizsgálatot kérni.
Ha a méhnyakrák kialakult, a méhet el kell távolítani. A műtét típusa és a műtétet követő utókezelés módja a daganat korai vagy előrehaladott stádiumától függ. A leginkább előrehaladott méhnyakrákok esetén sugár- vagy gyógyszeres kezelést alkalmaznak.
A HPV fertőzés megelőzése
A fentiekben elmondtuk, hogy sajnos a HPV-nek igazi gyógyszere nincs. A megelőzés egyik útja a kvadrivalens védőoltás alkalmazása, amely már hozzáférhető mindenki számára!
De addig is, az életmódra megfelelően odafigyelve, jó eséllyel elejét lehet venni a bajnak:
- Ne dohányozzanak! Ugyanis a dohányzás egyértelműen egy olyan független faktor, mely növeli a méhnyakrák előfordulási valószínűségét.
- Törekedjenek a biztonságos szexre, és ne váltogassák sűrűn a partnereiket! Egyes adatok szerint ma minden ötödik partnercserére jut egy HPV-fertőzés. Értelemszerűen, ha ezek számát csökkentjük, kevesebb veszélynek tesszük ki magunkat, illetve jelenlegi és jövendőbeli partnereinket. Fontos tudni, hogy a fiatal lányok méhnyak nyálkahártyája sokkal fogékonyabb a HPV-re, mint az idősebbeké!
- Rendszeresen el kell járni nőgyógyászati ellenőrzésre és szűrésre! (Érdemes az intima.hu nőgyógyászati naptárát vezetned, amelyben beállítható egy automatikus figyelmeztetés, hogy mikor szükséges nőgyógyászhoz menned - akár háromhavi rendszerességgel is.)
HPV elleni védőoltásról
HPV-fertőzés megelőzésére kifejlesztettek és elérhetővé tettek védőoltásokat, amelyekkel a méhnyakrákok többsége mára már megelőzhető.
Az egyik ilyen védőoltást, a két-komponensű vakcinát 2007 őszén törzskönyvezte az európai hatóság. Ez a vakcina a HPV 16-os és 18-as típusai által okozott méhnyakrák-megelőző állapotok és a méhnyakrák megelőzésére szolgál a 10–25 év közötti lányok/fiatal nők számára.
A másik HPV elleni védőoltás, amely a világon a legelőször forgalomba került HPV vakcina, négy-komponensű, és 2006 decembere óta érhető el Magyarországon. Ez az oltás a 4 leggyakoribb HPV-típus (a 6-os, 11-es, 16-os és 18-as) okozta méhnyakrák- és szeméremtestrák-megelőző állapotok, valamint a méhnyakrák és a nemi szervi szemölcsök kialakulása ellen biztosít védelmet a 9–26 éves lányok/fiatal nők számára. Ezzel a védőoltással kapcsolatosan mutatták be 2007 őszén, egy nemzetközi fórumon azokat az eredményeket, miszerint további tíz daganatkeltő HPV-típus (31, 33, 35, 39, 45, 51, 52, 56, 58 és 59) okozta méhnyak-elváltozások ellen is hatásos.
A HPV-fertőzés legnagyobb gyakorisággal a 25 év alatti, szexuálisan aktív nők körében fordul elő, és a szexuálisan aktív egyének életre szóló kockázata nemtől függetlenül 50%-ra tehető.
A nemi élet megkezdése előtti vakcina beadása közel 100%-os védettséget biztosít a védőoltásban levő HPV-típusok okozta rákos és jóindulatú megbetegedések ellen.
A vakcina beadásától függetlenül rendszeres méhnyakrákszűrés javasolt!
Bővebb információ a Szülészeti, Nőgyógyászati Prevenciós Tudományos Társaság oldalán, a HPVinfo.hu-n vagy a HPVcentrum.hu oldalán talál.
Forrás: Zatik-nőgyógyászat, Szülészeti, Nőgyógyászati Prevenciós Tudományos Társaság
Betegtájékoztatók nőknek, szakorvosoktól
Itt megtalálod a nőket leggyakrabban érintő betegségekkel, állapotokkal kapcsolatos kérdésekre a szakorvosi válaszokat, érthetően.
Tünetektől a kivizsgálási és kezelési lehetőségekig, minden egy helyen!
Ajánlott orvosok
általános nőgyógyász, szülész-nőgyógyász
Budapest
szülész-nőgyógyász, lézerspecialista
Debrecen
Ha számodra is hasznos volt cikkünk, megköszönjük, ha értékeled!
Értékelés:
( 8 Ratings )
 A felismerése okozza a legnagyobb gondot a HPV esetében, hogy sokszor tünetmentes a páciens, így nem is tudja, hogy fertőzött. A tünetek - ha jelentkeznek, legtöbbször a szeméremtest környékén kialakuló puha, rózsaszínű szemölcs, ami a bőrből ki is emelkedhet, de lehet egyenletes felszínű, lehet kisebb és nagyobb is. A diagnózist tovább erősíti, ha az elváltozásra ecetsavat cseppentve az elfehéredik. A legtöbb esetben azonban a diagnózis nem ilyen egyszerű, a fertőzött személyek döntő többsége egyáltalán nem is tudja, hogy kórokozót hordoz a szervezetében. A humán papillómavírus többnyire rejtve él a bőrben vagy a nyálkahártyában, ami azonban nem jelenti azt, hogy jelenlétét ne lehetne igazolni.
A felismerése okozza a legnagyobb gondot a HPV esetében, hogy sokszor tünetmentes a páciens, így nem is tudja, hogy fertőzött. A tünetek - ha jelentkeznek, legtöbbször a szeméremtest környékén kialakuló puha, rózsaszínű szemölcs, ami a bőrből ki is emelkedhet, de lehet egyenletes felszínű, lehet kisebb és nagyobb is. A diagnózist tovább erősíti, ha az elváltozásra ecetsavat cseppentve az elfehéredik. A legtöbb esetben azonban a diagnózis nem ilyen egyszerű, a fertőzött személyek döntő többsége egyáltalán nem is tudja, hogy kórokozót hordoz a szervezetében. A humán papillómavírus többnyire rejtve él a bőrben vagy a nyálkahártyában, ami azonban nem jelenti azt, hogy jelenlétét ne lehetne igazolni.


















Hozzászólások