HPV - amit a humán papillomavírusról érdemes tudnod - szakorvostól, érthetően

Miről olvashatsz ezen az oldalon?
Mit érdemes tudnod a HPV vírusról és a HPV okozta szemölcsről?
Tények, tévhitek: hogyan terjed a HPV?
Milyen tényezők hajlamosítanak a HPV fertőzésre?
Milyen tünetei vannak a HPV-nek?
Hogyan előzd meg a HPV okozta méhnyakrák kialakulását?
Hogyan történik a HPV szűrése nőknél és hogyan a férfiaknál?
Mit érdemes tudnod a HPV elleni védőoltásról?
Ijesztő számok a humán papillómavírusról és a méhnyakrákról
*20-25 éves nőknél ugyan nagyobb a fertőződés kockázata, de ezek a fertőzések legtöbbször átmenetiek!

A humán papillómavírus (HPV) a leggyakoribb szexuális úton terjedő kórokozó. Több mint 200 különböző típusú HPV létezik, közülük néhány okozhat olyan elváltozást a méhnyak felszínén (ezek az úgynevezett nagy kockázatú törzsek), amely később méhnyakrákhoz vezethet. A méhnyak rákos esetek túlnyomó többségében kimutatható a HPV kóroki szerepe.
Tények, tévhitek: hogy terjed a HPV?


- A HPV-t orális, hüvelyi és anális szex útján tudja terjeszteni a vírust hordozó személy még abban az esetben is, ha nála a fertőzésre utaló jelek, tünetek nem mutatkoznak. Fontos tehát kiemelni, hogy a fertőzés létrejöttéhez, a kórokozónak a szervezetbe jutásához nem szükséges, hogy a hímvessző a hüvelybe hatoljon.
- Nagyon nehéz kideríteni, hogy az adott személy mikor és kitől kaphatta el a vírust, mivel a fertőzés gyakran tünetmentes. Ráadásul a fertőzés jelei vagy tünetei akár évekkel a vírushordozóval való érintkezés után is kialakulhatnak.
- Az óvszer használata csökkentheti a HPV átvitelének kockázatát, de teljesen nem tudja megakadályozni.
- A megfertőződésre nők és férfiak esetében egyaránt nem sokkal a szexuális élet megkezdése utáni időszakban van a legnagyobb esély.
Milyen tényezők hajlamosítanak a humán papillomavírus fertőzésre?
A méhnyaki elváltozások kialakulásának fő kockázati tényezője a tartósan fennálló HPV-fertőzés. (Ezért is mondjuk, hogy járj rendszeresen szűrésre, mivel a felfedezett HPV fertőzés kezelhető, és ezzel elkerülhető a méhnyakrák, de erről majd később még részletesen is írunk!)
Sajnos vannak tényezők, melyek növelik a humán papillomavírus megfertőződés esélyét. Ezek között van, amelyik rajtad is múlik! Mutatjuk!





A jelenleg ismert több mint 200 különböző HPV-típus közül a 16-os és 18-as típus okozza a méhnyak rákos megbetegedések körülbelül 70%-át.
Korábban már érintőlegesen szó esett arról, hogy a HPV-nek nem minden típusa egyformán veszélyes méhnyakrák vagy más rosszindulatú daganatok kialakulására. Az igen nagy számú vírustörzseken belül megkülönböztetünk úgynevezett “nem-onkogén” törzseket, melyek a nemi szervi szemölcsöket okozzák, valamint “onkogén” (azaz daganatokozó) törzseket, melyek jelenlétében jelentősen megemelkedik a rákbetegség előfordulásának valószínűsége.
Az International Agency for Research on Cancer 13 olyan HPV-törzset tart számon, melyeknek szerepe lehet a méhnyakrák kialakulásában. Az összes méhnyakrákos esetek kb 95%-át 10 onkogén törzs okozza, melyek közül a Gardasil 9 vakcina 7 törzs ellen nyújt teljes védelmet. Ezek közül legalább egy onkogén törzs a korábban már felsorolt egyéb ráktípusok létrejöttére hajlamosíthat. Ily módon éles határ húzható a nem-onkogén (kis kockázatú) és az onkogén (nagy kockázatú) HPV-törzsek között.
Milyen tünetei vannak a HPV fertőzésnek?
Nem lehet elégszer hangsúlyozni, hogy a HPV-fertőzés az esetek igen jelentős részében semmilyen, vagy nagyon jellegtelen tünetet okoz – és ez sajnos leginkább a nagy kockázatú HPV-típusok okozta fertőzésekre igaz. Így a fertőzött személy többnyire nincs is tisztában állapotával, és a fertőzést tudtán és akaratán kívül is könnyen átadhatja partnereinek. Viszonylag elterjedt tévhit, hogy a HPV csak szexuális úton terjed. A valóság ezzel szemben az, hogy bár a fertőzések túlnyomó többsége valóban nemi érintkezés kapcsán jön létre, ritka esetekben nem szükséges hozzá szexuális kontaktus. E tény ismeretének azért van kiemelkedő jelentősége, hogy azok is fordítsanak kellő gondot a szűrésre és a méhnyakrák korai jeleinek felismerésére, akik úgy érzik, hogy szexuális aktivitás hiányában teljesen védettek a vírussal szemben.



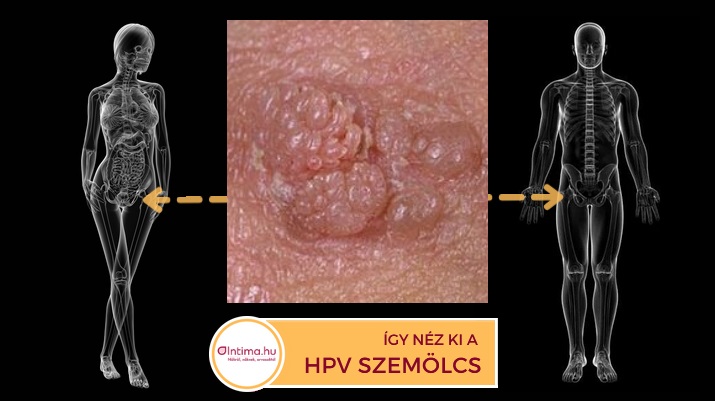
Mindkét nemnél, de főként férfiaknál a nemi szervek környékén megjelenő szemölcsök hívhatják fel a figyelmet a HPV jelenlétére. Ezek a bőrből kiemelkedő apró, néha nagyobb, egyenként vagy csoportosan megjelenő bőrnövedékek általában fájdalmatlanok, de viszonylag kis erőbehatás, a fehérnemű dörzsölése hatására vérezhetnek is.
Az óvszer által le nem fedett bőr- és nyálkahártya-felületek mind ki vannak téve a HPV-fertőzésnek, így itt bárhol megjelenhetnek szemölcsök. Nőknél a kis- és nagyajkak, férfiaknál a hímvessző, mindkét nemnél a szeméremdombon, gáton, végbélnyíláson és ezek környékén, illetve a lágyékhajlat területén jelenhetnek meg.
Alakjuk különböző lehet, a lapos elváltozásoktól a nagyobb, karfiolszerű növedékeken át egészen addig, amikor a bőr úgy néz ki, mintha grízzel szórták volna tele.
Kihez fordulj HPV tesztre: nőgyógyászhoz, vagy bőr-, és nemigyógyász (STD) szakemberhez?
Amennyiben méhnyakrák szűrés részeként történik HPV teszt, azt mindenképpen nőgyógyásznak érdemes levennie, ugyanis a teszt eredményét az egyidejűleg szintén levett citológiai vizsgálat leletével együtt kell érztelmezni, és szükség esetén további vizsgálatokat, pl. kockázati marker tesztek, mint a CINTEC, a Confidence, vagy a HPV mRNS teszt, illetve kolposzkópos vizsgálatot végezni. A teendőket a komplex vizsgálatok eredményei alapján lehet ugyanis eldönteni.
Minden más HPV tesztmintát STD centrumban tudnak megfelelően levenni legyen szó bármilyen nemiszervi, szájüregi vagy anális területről. Az STD szakorvosok felkészültek arra, hogy a megfelelő kérdésekkel kiderítsék, honnét kell mintát venni, vannak-e az érintett területeken HPV betegségre (szemölcs, rákmegelőző állapot. stb.) utaló eltérések, szükséges-e egyéb STD irányában is vizsgálatokat végezni,és pozitiv lelet esetén mi a további teendő.
Írta: Dr. Tisza Tímea bőr-, és nemigyógyász szakorvos
Intima.hu női egészségportál által ajánlott STD Centrum>> Belvárosi Orvosi Centrum
Colpofix® - innovatív gélspray a HPV okozta méhnyaki elváltozások kezelésére és megelőzésére
Egyedülálló permetformátuma, valamint ergonómikusan kialakított eldobható applikátora, kényelmes és higiénikus felhasználást tesz lehetővé, visszafolyás nélkül.
További nformációkért látogasson el weboldalunkra: www.colpofix.hu
*hirdetés
A KOCKÁZATOKRÓL OLVASSA EL A HASZNÁLATI ÚTMUTATÓT, VAGY KÉRDEZZE MEG KEZELŐORVOSÁT!
A HPV okozta méhnyakrák kialakulása megelőzhető? IGEN!
A méhnyakrák megelőzésének két - szakmailag elfogadott és ajánlott módszere van: 1. a rendszeres nőgyógyászati szűrővizsgálatok (HPV szűréssel kiegészítve) és 2. a HPV elleni védőoltás. Részletesebben is olvashatsz mindkettőről!
A méhnyakrákszűrés régebb óta létező módszere a hagyományos citológiai vizsgálat (úgynevezett Papanicolaou-kenet készítése), melynek során a méhnyak felszínéről speciális mintavevővel nyert sejtekből készített kenet megfelelő előkészítését követően mikroszkóp alatt vizsgálják és keresik kóros sejtek jelenlétét. A hagyományos citológiai szűrés célja a méhnyakrák korai stádiumban történő azonosításán túl az úgynevezett rákelőző (prekancerózus) elváltozások felismerése. Ezek nem rosszindulatú eltérések, azonban kezelés nélkül az átlagosnál jóval nagyobb valószínűséggel – de nem mindig! – mennek át rosszindulatú betegségbe.
A hagyományos citológiai vizsgálat hátránya, hogy az esetek viszonylag nagy hányadában ad téves eredményt (ún. false negatív). A pontosság javítására javasolt a citológiai vizsgálat HPV-szűréssel történő kiegészítése. Ez utóbbival a HPV jelenléte már akkor kimutatható, amikor a méhnyakon még sem rákos, sem rákelőző állapotot nem okozott, illetve tipizálható is a vírus. Az úgynevezett komplex szűrés lelete alapján azonosíthatók azok a páciensek, akik fokozott veszélyeztetettségük okán nagyobb odafigyelést, szorosabb kontrollt igényelnek.
Az Egészségügyi Világszervezet (WHO) minden 30 év feletti nő rendszeres szűrését javasolja. Ennek gyakorisága változó: a szervezett méhnyak szűrő programok a legtöbb országban a 25 és 65 év közötti korosztályt célozzák meg – alapesetben 3–5 éves szűrési intervallummal. A gyanús szűrési lelet további kivizsgálást vagy a szokásosnál gyakoribb szűrést ír tesz szükségessé. A hazai szakmai ajánlások a 2 évenkénti szűrést javasolják.
Fontos tudnod, hogy a HPV-szűrés és a hagyományos citológiai kenetvizsgálat két különböző módszer, melyeknek különböző előnyei és hátrányai vannak, ezért mindig életkorhoz és más tényezőkhöz kötött, személyreszabott szűrési módszer lenne az optimális! A két vizsgálómódszer kiválóan kiegészítheti egymást!
Beszéljünk a férfiakról! Számukra is elérhető HPV szűrővizsgálata?
IGEN! Fontos tudni, hogy HPV-szűrésre nemcsak nők, hanem férfiak esetében is van lehetőség. Férfiaknál a mintavétel egy speciálisan kifejlesztett eszközzel történik, bőrgyógyászati vagy nemibeteg-szakrendelésen. Megjelenés előtt érdemes telefonon vagy a kórház/rendelőintézet honlapján tájékozódni, mivel nem mindenhol érhető el ez a szűrővizsgálat.
Mit érdemes tudnod a humán papillomavírus elleni védőoltásról?
2014 őszén indult a HPV védőoltási program hazánkban: a hetedikes lányok ingyen kaphatják meg az egyébként több tízezer forintos HPV-vakcinát, ha a szülők kérik, ugyanakkor fontos tudni, hogy nemcsak a 11-12 éves lányoknak, hanem fiúknak és idősebb korosztályban is érdemes élni a HPV elleni védőoltással.
2020 szeptembere óta a 7. osztályos fiúk szülei is kérhetik gyermekük számára térítésmentesen a vakcinát. Mutatjuk a nemzetközi és hazai gyakorlatokat, s mindazt, amit a HPV elleni védőoltásról tudnod érdemes.



A WHO a HPV elleni vakcina beadását javasolja a 9 és 13 év közötti lányok számára a világ valamennyi országában.
A HPV védőoltás beadásának későbbi életkorban is van értelme, azonban a védőhatás ilyenkor kevésbé kifejezett, mivel a védőoltás akkor a leghatásosabb, ha már az első szexuális kapcsolat előtt beadásra kerül, és fiatalabb életkorban az oltásra adott immunválasz is kifejezettebb. HPV-fertőzés ugyanakkor az élet későbbi szakaszában is kialakulhat, így a vakcinának később is van védő hatása. Tudni kell azonban, hogy 35 éves kor felett az immunrendszer már kevésbé jól reagál az oltásra, illetve a már kialakult HPV-fertőzés ellen nem véd a vakcina.
A világ fejlett országaiban sorra vezetik be a fiúk HPV elleni védőoltását is. A védőoltás célja fiúknál részben a HPV-hez kötött megbetegedések (szájüregi daganatok) megelőzése, részben a lakosság átoltottságának növelése révén a fertőzési kockázat csökkentése, ezzel a lányok és nők védelme a HPV fertőzéssel és annak következményeivel, például a méhnyak rákkal szemben.
Tények és tévhitek a HPV-vel kapcsolatban!





A HPV-fertőzés prevenciója tekintetében az egyik leginkább elterjedt tévhit, hogy aki megkapta a vírus elleni védőoltás teljes sorozatát, annak már soha nem kell nőgyógyászati szűrésre járnia, hiszen a vakcina teljes biztonsággal és véglegesen megvédi a fertőzéssel és annak következményeivel szemben. A valóság ezzel szemben az, hogy bár a vakcina a fertőzéses esetek legnagyobb részét kivédi, ám teljes biztonságot nem ad, hiszen fertőzés bár ritkán, de az oltottaknál is létrejöhet. A másik nyomós érv amellett, hogy a HPV elleni vakcinát megkapottak továbbra is szokásos rend szerint megjelenjenek szűrővizsgálatokon, hogy a nőgyógyászati szűrés célja nemcsak a méhnyakrák, hanem az egyéb nőgyógyászati rosszindulatú daganatok, illetve a szexuális úton terjedő fertőzések korai felismerése és hatékony kezelése is.
Legfrissebb cikkeink a HPV-ről
A globális méhnyakrák-elimináció világnapja
Pozitív HPV-teszt? Megkönnyítheti a várakozást a Colpofix (x)
Még nincs késő az idei méhnyakrákszűréshez! - HPV kampányhét
Szorongás helyett: ezt tegyük pozitív HPV-lelet esetén (x)
Krónikus gyulladások rákkeltő szerepe
Rábaközi Andrea: „A szűrővizsgálatok elkötelezett híve vagyok”
A HPV betegtájékoztató oldalt írta
Dr. Simonfalvi Ildikó radiológus szakorvos, több évtizedes gyakorlattal rendelkező orvosi szakfordító és egészségügyi szakújságíró, számtalan orvosszakmai és laikus egészségügyi kiadvány szerkesztője, szerzője és az Intima.hu női egészségportál megbízott főszerkesztője. Az Egészségkommandó (Hiteles Egészség-kommunikációért Egyesület) alapító tagja, a szülőknek, nagyszülőknek szóló Anyás-Apás egészségügyi tájékoztató weboldal alapító-szerkesztője – és két csodálatos felnőtt nagylány büszke édesanyja.
Az HPV betegtájékoztató oldal szakmai lektora
Dr. Tisza Tímea bőr- és nemigyógyász szakorvos, a Belvárosi Orvosi Centrum igazgató főorvosa.
A beteg iránti együttérzés és részvét nélkül a legmagasabb szintű szaktudás is értéktelen. Igyekszünk úgy bánni a Belvárosi Orvosi Centrumba érkező pácienseinkkel, ahogyan páciensként szeretném, hogy velem bánjanak. A mi dolgunk a lehető legkörültekintőbb, magas szakmai színvonalon történő gyógyítás és nem az ítélkezés.
Források
https://www.antsz.hu/felsomenu/temaink/jarvany/hpv2018/hpvtajekoztato2018.html
https://www.cdc.gov/cancer/hpv/basic_info/index.htm
https://www.cdc.gov/std/hpv/treatment.htm
https://publications.iarc.fr/108
https://www.who.int/news-room/fact-sheets/detail/human-papillomavirus-(hpv)-and-cervical-cancer
https://bmcwomenshealth.biomedcentral.com/articles/10.1186/s12905-015-0172-7
https://srh.bmj.com/content/familyplanning/28/3/164.2.full.pdf
Élesítve: 2022. január 19.
Frissítve: 2022. február 14.
Bejelentkezés hozzászóláshoz
- Nincsenek hozzászólások








Hozzászólások