Mi van a méhnyakszűrési leletemen?
Ha orvoshoz megyünk, a végén ambuláns lapot, leletet kapunk a kezünkbe. Csupa rejtélyes lation orvosi szakkifejezés, kibogozhatatlan rövidítések. Nincs ez másként a méhnyakszűrés esetében sem. Ám természetes törekvés, hogy szeretnénk tudni, mi van a titokzatos elnevezések, rövidítések mögött. Nem is olyan régen még egy P betű és utána egy szám jelölte, hogy normális vagy kóros-e a szűrési lelet. Mára ez sokat változott, a régebbi betűk és számok helyét újabbak foglalták el. De mit jelentenek ezek a rövidítések?
 |
Szerző: Dr. Simonfalvi Ildikó | radiológus, egészségügyi-újságíró |
Mindenekelőtt érdemes tisztában lenni azzal, hogy a méhnyakszűrés nemcsak az ép és egészséges sejtek elkülönítésére alkalmas, hanem képes kimutatni az esetleges fertőzéseket – még akkor is, ha az érintett nem is tud róla, hiszen az (még) nem okoz tüneteket. Fertőzést igazoló szűrési lelet birtokában idejekorán megkezdődhet a kezelés – nagyon fontos tudni, hogy egyidejűleg a szexuális partnert is kezelni kell!
A „régi” rendszerek
A régi rendszer az úgynevezett Papanicolaou-besorolás, mely P0 és P5 között adta meg a szűrési eredményt.
A Papanicolau-besorolás szerint ezek az eredmények lehetnek a leleten:
P0 = a kenet nem értékelhető, valami hiba történhetett a vizsgálat, vagy az értékelés kapcsán (eltört a tárgylemez) ezért újabb vizsgálat szükséges
P1 = negatív; normális sejtek
P2 = negatív; normális sejtek (ez a leggyakoribb eredmény!)
P3 = gyulladás van vagy rákmegelőző állapot gyanúja áll fenn; a vizsgálat ismétlése, illetve HPV-szűrés javasolt. Önmagában nem indokol műtétet, de szoros orvosi megfigyelés és kontroll szükséges! Bővebben a P3-as citológiai eredményről>>
P4 = rákelőző állapot vagy korai rák gyanúja áll fenn; a gyanú kizárására vagy megerősítésére HPV-szűrés és az esetek döntő többségében szövettani vizsgálat indokolt
P5 = daganatos sejtek jelenléte mutatható ki; szövettani vizsgálat mindenképpen indokolt
A régi P-rendszert az 1920-as évektől használták Magyarországon. Hátránya, hogy nem elég informatív, ezért 1988-ban kialakították a Bethesda-rendszert, melynek 2001-es módosítását használják ma is. A Bethesda-rendszer sokkal rugalmasabb és informatívabb, részletesebb információkat ad a méhnyak elváltozásokról.
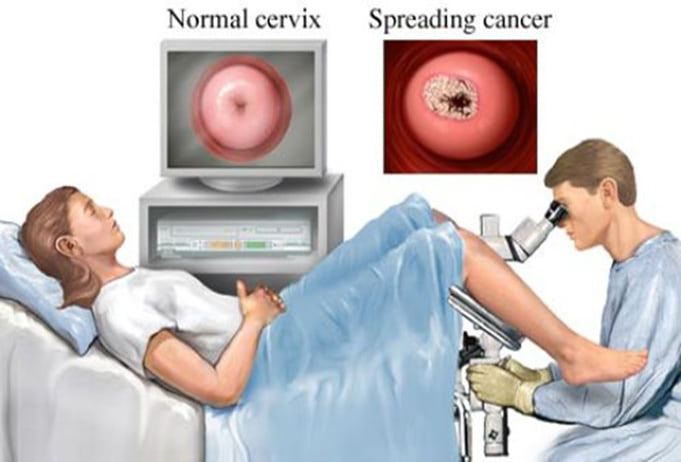
Kép forrása: Cervical Health
Bethesda-rendszer - egy újabb, de még mindig régi módszer a méhnyakrákszűrésére
A napjainkban is leginkább alkalmazott jelölés a Bethesda-skála (CIN 1, CIN 2 stb.) A Bethesda- (CIN) szisztémát azért találták ki 1989-ben, mert a patológusok közelíteni akarták a citológiai diagnózisukat a későbbi esetleges szövettani eredményekhez. Egyben a Pap-tesztnél kétes citológiai lelet esetén (P3) a nőgyógyászt könnyebb terápiás döntésben segítették.
A Bethesda-skála alapján az alábbi eredményt jelölheti meg a patológus:
A kenet általános minősítése
- Negatív, kóros, neoplasztikus hámelváltozásokra
- Kóros, neoplasztikus hámelváltozás azonosítható
- Egyéb
A daganatos jellegű kóros hámelváltozásokat részletesen leíró rész:
Kóros laphámsejtek
- ASC-US, atípusos laphámsejtek meghatározható ok nélkül
- ASC-H, atípusos laphámsejtek, nem zárható ki HSIL
- LSIL, enyhe fokú laphám-eredetű intraepiteliális lézió (CIN 1)
- HSIL, súlyos fokú laphám-eredetű intraepiteliális lézió (CIN 2, CIN 3, invázió gyanúja)
- Carcinoma planocellulare (laphám sejt eredetű carcinoma )
Kóros mirigyhámsejtek
- AGC - Endocervicalis eredetű
- AGC - Endometriális eredetű
- AGC - Mirigyhámsejtek - NOS (máskülönben nem részletezett)
- AGC - Endocervicalis eredetű mirigyhám, inkább rosszindulatú daganat
- AGC - Mirigyhámsejtek - NOS (máskülönben nem részletezett), inkább rosszindulatú daganat
- AIS - Mirigyhámsejt eredetű korai rák (Adenocarcinoma endocervicalis in situ)
- Adenocarcinoma - endocervicalis eredetű
- Adenocarcinoma - endometriális eredetű
- Adenocarcinoma - méhen kívüli eredetű
- Adenocarcinoma - máskülönben nem részletezett
MIT JELENT A CIN1, CIN2, CIN3 a nőgyógyászati leleten?
A CIN besorolás szerint súlyos fokú sejtelváltozás biopszát (szövettani anyagvételt) tesz szükségessé. Ez a méhszájból szövet kimetszéssel történik. A biopszia eredményét CIN-ek jelzik, ezek azt mutatják, hogy a típusostól eltérő sejtek a méhnyak hámjának mekkora részét érintik. A méhnyak sejtjeinek rendellenes fejlődése alapján enyhe (CIN1), mérsékelt (CIN2) és súlyos (CIN3) fokozatokat különböztettek meg.
A CIN 1 elváltozás még nem tekinthető a méhnyakrákelőző állapotnak, de fokozott ellenőrzés indokolt.
A CIN 2 és CIN 3 rákelőző állapot, a CIN3+ már korai méhnyakráknak felel meg.
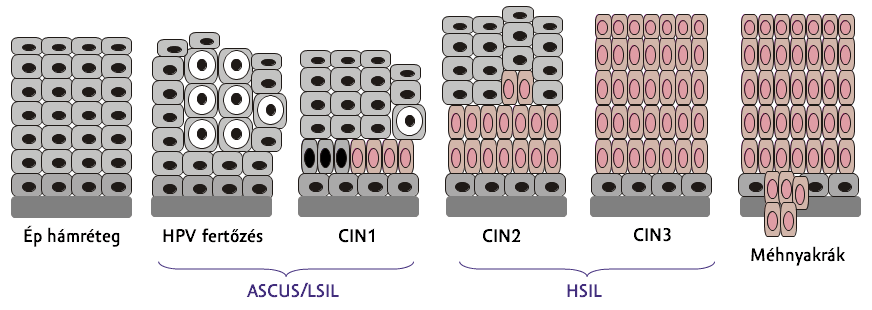
ÚJ, KORSZERŰ EREDMÉNYEKNÉL CIN helyett csak LSIL vagy HSIL megjelenést használunk!
Egyes szakemberek szerint ma már a CIN szerinti elnevezés is túlhaladott. Ehelyett a LSIL (alacsony fokú diszplázia) és HSIL (magas fokú diszplázia) megjelölésnek kellene szerepelnie a méhnyakszűrési leleten. A LSIL kategóriába tartozik a HPV-fertőzés és a CIN1, míg a HSIL kategóriájába a korábban CIN2-ként és CIN3-ként besorolt elváltozások.
Ezen túlmenően a diagnózis felállításához a korszerű szemlélet szerint az úgynevezett p16 biomerkert is meghatározzák, mely egyértelműen kimutatja a rákelőző léziókat, illetve azok hiányát olyan esetekben is, amikor a hagyományos festett kenetek nem adnak egyértelmű eredményt.
Próbáljuk értelmezni, de a teendők meghatározása az orvos dolga!
A fenti rövid összefoglaló célja, hogy hozzávetőleges iránytűt nyújtson annak a papírnak az értelmezéséhez, melyet a méhnyakrákszűrés után a kezünkbe adnak vagy postán megküldenek. A rövid pontokba szedett felsorolások alkalmasak arra, hogy körülbelül képet kaphassunk annak tartalmáról, de találgatások, internetes keresések, esetleg téves következtetések levonása helyett forduljunk inkább az orvoshoz, ha a lelet bármely pontja nem világos vagy aggodalmat kelt.
Írta: Dr. Simonfalvi Ildikó - radiológus főorvos, egészségügyi újságíró
Forrás: Mályvavirág Alapítvány - Támogasd az Alapítvány munkáját, segíts, hogy segíthessenek!

Ajánlott orvosok

szülész-nőgyógyász osztályvezető helyettes főorvos, onkológiai sebész
Bejelentkezés hozzászóláshoz
- Nincsenek hozzászólások







Hozzászólások